![]()

|
|
1.骨粗鬆症における椎体骨折の危険性
骨粗鬆症は骨折の存在とBMDの二つで診断される。X線撮影で脆弱性によって生じた椎体骨折の既往があり骨密度が正常範囲より低ければ骨粗鬆症と診断される。X線撮影で骨折の既往がないことが確認されれば,BMD測定を行い,基準値(T値で-2.5または70%)より低い場合には骨粗鬆症と診断する。最近,骨粗鬆症の中でも,既存骨折の有無による新たな骨折危険性の相違が定量的に明らかになってきた。欧米で行われた三つの大規模骨折介入試験1~4)および三つの中規模な試験5~7)における3~4年間での結果では,プラセボ群の椎体骨折発生率は,骨折のない例では年間1~3%,骨折のある例では4~5%で一致していた。日本人では藤原らの調査によると,骨折のない骨粗鬆症で年間3~5%,骨折のある骨粗鬆症では10%前後と,欧米における白人の椎体骨折の頻度より多い。しかし,骨折のある例とない例とでの新たな椎体骨折を生じる頻度が3~5倍であることは,日本と欧米とで共通している。 骨粗鬆症という同じ診断名でも,既往の椎体骨折の有無で新たな骨折の危険性が異なることは重要である。骨折頻度が高いタイプの骨粗鬆症では,骨折防止効果の明らかな治療法を選択することが必須となろう。BMDが同じでも,椎体骨折をもつ例の方が骨折のない骨粗鬆症に比べて骨折危険率が高い理由は不明である。骨折変形に伴う脊柱への荷重分布の変化によるものか,また,骨粗鬆症でも骨折を生じやすい例と生じにくい例とがあることによるものなのか,なお明らかでない。加齢に伴う骨の強度の低下には,骨密度だけでなく,構造や骨の材料強度の問題も関係しているのかも知れない。いずれにせよ,日本人の椎体骨折発生率は欧米人よりも2~3倍高いので,それだけ骨折防止治療を積極的に行う必要がある。 |
|
2.骨粗鬆症における腰背部痛と骨折
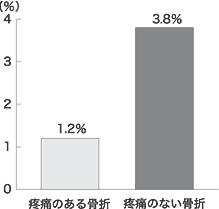
従来,骨粗鬆症による椎体骨折は急激な疼痛発作を伴うことが多いと考えられてきたが,最近の研究で,むしろ,疼痛がなくて変形のみ進行する例が多いことが明らかになった。このため,骨折防止の臨床試験では急性の腰背部痛を生じてX線で骨折と診断されるものを臨床椎体骨折(clinical vertebral fracture),疼痛がなく定期的なX線撮影で椎体変形の進行を認めて骨折と判定されるものを形態骨折(morphological fracture)として区別して分析している。たとえば,アレンドロネートの大規模試験における既存骨折のない骨粗鬆症について,プラセボ群では4年間で形態骨折は3.8%に生じたが臨床椎体骨折の発生は1.2%であった(図1)2)。また,骨折のある骨粗鬆症では3年で15%に形態骨折を生じたが,臨床骨折は5%であった1)。これらの事実は,椎体の骨折変形を示した例の3分の1が有痛性であり,他の3分の2は明らかな症状を伴わないで慢性的に変形が進行することを示している。したがって,骨粗鬆症の治療にあたっては,腰痛の有無にかかわらず,少なくとも1年ごとに,胸腰椎のX線撮影を行い治療開始時と比べて椎体変形の進行をチェックするのがよい。身長測定も参考となる。また,あまり疼痛がなくても,背中が曲がってきたとか,身長が低下してきたというような例では,胸腰椎のX線撮影で椎体骨折の有無を調べることが必要である。
|
|
3.椎体骨折の集積性と脊柱の湾曲
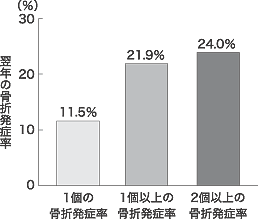
椎体骨折の多発による脊柱の湾曲(円背:kyphosis)についても,興味深い事実が明らかになってきた。北アメリカ,ヨーロッパ,オーストラリア,ニュージーランドの共同研究で,新しい骨折が発症した年の翌年における骨折の発症率を3年間にわたり検討した。平均年齢74歳の骨粗鬆症2725名のうち,平均して1年間で6.6%に新たな椎体骨折が発生した。このうち,1個の椎体骨折を発症した例では,次の年の骨折発症率は11.5%に,1個以上の骨折を発症した方は21.9%,2個以上の骨折を発症した方は,24.0%に増加していた(図2)8)。これは,骨粗鬆症における椎体骨折は,個数が増えるほど,次の年に骨折が再び生じる危険性が高まることを示している。いったん,椎体骨折を生じると,2~3年の間に多発し脊柱が湾曲してくる可能性が高くなる。65歳から75歳にかけて,椎体骨折が多発し円背が生じる時期である。この年代で,多発する椎体骨折の発生を防止することは,骨粗鬆症診療の大きな目的の一つであろう。
|
|
4.多発性椎体骨折と生命予後
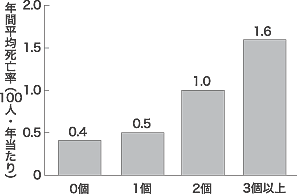
椎体骨折による円背に生命の予後についての臨床研究も進んだ。オーストラリアの研究では骨粗鬆症4311名を5年間にわたり調査したところ,493名の方に骨折が生じた。このうち,大腿骨の骨折を生じた103例では39例が調査期間内に死亡し,椎体骨折を生じた114例では33例が死亡した。各年齢での平均死亡率と比べて,大腿骨の骨折例では2.2~3.2倍,椎体骨折では1.7~2.2倍に死亡率が高かった9)。また,アメリカの調査では,骨粗鬆症の6459名を4年間観察したところ,椎体骨折が1個の方の死亡率は骨折のない方と同じであったが,2個の方は2倍,3個以上の方は3倍となり,骨折の数が増えるにつれて死亡率が増加していた(図3)10)。これらの事実は,椎体骨折の集積は従来考えられていたよりも,生命予後に低下させるということを示している。高齢者の椎体骨折による円背は,4~5年の経過では生命予後を脅かす原因ともなることを理解しておくことが必要である。
|
|
6.薬物治療による椎体骨折防止効果の現況
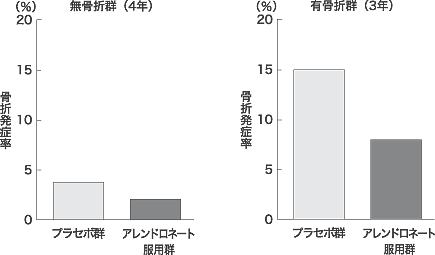
アレンドロネート,リセドロネート,ラロキシフェンの椎体骨折防止試験は,1992~3年にかけて,相前後して開始された。いずれも,evidence─based medicine(EBM)の原理に基づいて,結果の再現性と一致性を保証するのに十分な症例数を組み入れ(7000~8000人),3~4年間における椎体骨折の発生率を検討した1~4)。これらの臨床試験では,既存の椎体骨折を有する骨粗鬆症と低骨量のみで骨折のない骨粗鬆症とが別個に検討され,これらの薬物群ではいずれも相対危険率を約50%低下させた(図4)。また,アレンドロネートとラロキシフェンは2個以上の多発性椎体骨折の相対危険率をともに80%以上低下させた1, 3)。これらの薬物治療で,少なくとも3~4年の経過では多発性椎体骨折による脊柱の湾曲変形(円背)の増加を確実に防止できるようになったといえる。また,最近,副甲状腺ホルモンの連日注射は1年半の経過で,1個以上の椎体骨折発生の相対危険率を70%低下させたことが報告された7)。また,経鼻カルシトニンは5年間の試験で椎体骨折の相対危険率を約30%低下させたという観察がある5)。一方,イプリフラボンについては約500例の骨粗鬆症例が参加した4年間の臨床試験で,椎体骨折の発生率の抑制効果はみられなかった。また,エストロゲンについても,なお,骨折防止効果は証明されていない11)。
|
|
7.骨粗鬆症の臨床研究の今後の展開
EBMの原理に従い,治療目的は骨折防止であることが明確化された。椎体骨折と円背の発生について定量的なデータが集積し,椎体骨折防止の臨床試験が行われるようになった。骨粗鬆症における椎体骨折の危険性を薬物治療により確実に低下できる時代になるとともに,骨折防止効果のある薬物とない薬物とがはっきりと区別されるようになってきた。次の10年は,大腿骨骨折の防止が可能か否かを明らかにすることが,骨粗鬆症の臨床研究における最大の目標となる。薬物としては,アレンドロネートとリセドロネートは,それぞれ,大腿骨骨折をエンドポイントとしたメタアナリシスと大規模試験により,ある程度,防止効果が期待できそうな結果が得られている12)。また,80歳以上の高齢者では,ヒッププロテクターというお碗型の装具を股関節外側部に装着することにより転倒による大腿骨骨折を防止できるという試験結果もある13)。今後,大腿骨骨折の発生病態について定量的データの集積とともに,再現性の確実な防止方法の開発が本格化するものと思われる。 |